Übelkeit bei Migräne
Neben den Kopfschmerzen zählt sie zu den Hauptsymptomen der Erkrankung
Inhaltsverzeichnis
- Quick-Check: Migräne in 30 Sekunden
- Symptome: Übelkeit gehört zu den häufigsten Migräne-Beschwerden
- Migräne-Formen: wichtige Unterschiede für die Behandlung
- Ursachen: Wie entsteht Migräne?
- Behandlung: Was hilft bei Migräne?
- Hausmittel: Selbsthilfe bei Migräne
- Prophylaxe: Migräne vorbeugen
- Lebensqualität: Der Alltag mit Migräne
Sie leiden an Migräne? Damit sind Sie bei weitem nicht allein: Von 100 Erwachsenen haben hierzulande etwa 70 bis 90 mindestens einmal im Leben Kopfschmerzen. Am häufigsten (86 %) handelt es sich um Spannungskopfschmerzen. Auf Platz zwei, mit rund 16 %, folgt dann gleich die Migräne. Es handelt sich dabei, wie Ärztinnen und Ärzte sagen, um primäre Kopfschmerzen, was bedeutet, dass sie als eigenständige Erkrankung angesehen werden. Darüber hinaus gibt es auch noch sekundäre Kopfschmerzen, die durch eine andere Erkrankung verursacht werden.
Frauen sind deutlich häufiger betroffen von Migräne als Männer: Von 100 Frauen leiden rund 15 unter dieser Kopfschmerzform. Von 100 Männern sind es „nur“ sechs. Laut Robert Koch Institut (RKI) in Berlin besteht bei weiteren 13,7 Prozent der Frauen und 12 Prozent der Männer der Verdacht, dass bei ihnen ebenfalls eine Migräne vorliegt. Am häufigsten tritt Migräne in der Altersgruppe der 35- bis 45-Jährigen auf. (1)
Gut zu wissen: Der Ausdruck Migräne geht ursprünglich auf das altgriechische Wort hēmikranía zurück, das sich aus zwei Teilen zusammensetzt: hēmi bedeutet „halb“, kranion heißt „Schädel“ oder „Kopf“. Die Übersetzung von hēmikranía lautet also sinngemäß „Halbkopfschmerz“ oder „Schmerz in einer Kopfhälfte“ – was sehr typisch für Migräne ist (siehe oben). Das griechische Wort wurde ins Lateinische als hemicrania übernommen. Im Altfranzösischen wurde daraus später migraine, was schließlich im Deutschen zum Begriff Migräne wurde.
Quick-Check: Migräne in 30 Sekunden
- Erkrankung: Primäre neurologische Störung mit wiederkehrenden, meist einseitigen, pulsierenden Kopfschmerzen
- Verbreitung: Ca. 16 % der Bevölkerung betroffen, häufigste Erkrankung nach Spannungskopfschmerz; Frauen 2,5× häufiger als Männer
- Risikogruppen: Frauen zwischen 35 und 45 Jahren, Personen mit genetischer Vorbelastung, Menschen mit hohem Stresslevel oder Schlafstörungen
- Typische Symptome: Pochender, oft halbseitiger Kopfschmerz, Übelkeit (80 %), Erbrechen (40–50 %), Lichtscheu, Lärmempfindlichkeit, ggf. Aura (z. B. Sehstörungen)
- Dauer: 4 bis 72 Stunden pro Attacke, teils mit Nachwirkungen (z. B. Erschöpfung, Konzentrationsprobleme)
- Unterscheidung: Im Gegensatz zu Spannungskopfschmerz meist einseitig, stärker, mit Übelkeit und sensorischer Überempfindlichkeit; Clusterkopfschmerz tritt häufiger nachts auf, ist stechend und oft hinter einem Auge lokalisiert
- Warnsignale: Häufigkeit >15 Tage/Monat (chronische Migräne), Aura mit Sprach- oder Sehstörungen, starkes Erbrechen trotz Medikation
- Ursachen: Komplexe Fehlregulation im Gehirn (z. B. CGRP-vermittelte Entzündungen und Gefäßerweiterungen), keine Durchblutungsstörung
- Trigger: Hormonumstellungen, Schlafmangel, Stress, Wetterwechsel, bestimmte Lebensmittel, Alkohol, Lärm, Lichtblitze
- Behandlung: Frühzeitige Einnahme von NSAR oder Triptanen, ggf. Antiemetika (z. B. Dimenhydrinat); bei häufigen Anfällen medikamentöse Prophylaxe
- Vorbeugung: Regelmäßiger Schlaf-Wach-Rhythmus, Stressmanagement (z. B. progressive Muskelentspannung, Yoga), ausreichend trinken, geregelte Mahlzeiten, Migräne-Tagebuch führen, Ausdauersport (z. B. Schwimmen, Radfahren)

Was Eltern ihren Kindern sagen können
„Manchmal tut der Kopf so doll weh, dass es sich anfühlt, als würde er klopfen wie eine Trommel. Das nennt man Migräne. Dann ist alles zu viel: Licht, Lärm – sogar Gerüche. Oft wird einem auch übel dabei, so wie bei einer Achterbahnfahrt. Wenn das passiert, darfst du dich hinlegen, es ganz dunkel und ruhig machen. Mama oder Papa helfen dir, die richtigen Mittel zu nehmen. Und wenn du willst, bleibst du einfach ein bisschen bei uns, bis der Sturm im Kopf vorbei ist.“
Was Ärzt:innen ihren Patient:innen und Apotheker:innen ihren Kund:innen sagen können
„Migräne ist eine neurologische Erkrankung – keine gewöhnlichen Kopfschmerzen. Sie tritt oft einseitig und pulsierend auf, mit Begleitsymptomen wie Übelkeit, Erbrechen, Licht- und Lärmempfindlichkeit. Viele Patient:innen sind während der Attacke stark eingeschränkt. Wichtig ist die frühe Einnahme von Schmerzmitteln oder Triptanen. Wenn Übelkeit & Erbrechen dazukommt, empfehlen sich Antiemetika wie Dimenhydrinat, z. B. in Vomex A®. Für Betroffene mit chronischer Migräne oder unzureichender Wirkung akuter Mittel können auch vorbeugende Maßnahmen sinnvoll sein – etwa durch regelmäßige Bewegung, Entspannungstechniken oder eine medikamentöse Prophylaxe.“
Symptome: Übelkeit gehört zu den häufigsten Migräne-Beschwerden
Bei Migräne entwickeln sich heftige, häufig einseitige pulsierend-pochende Kopfschmerzen, die bei körperlicher Betätigung (Sport, körperliche Arbeit) zunehmen. Bei etwa einem Drittel der Betroffenen ist bei einer Migräne-Attacke der ganze Kopf (med. holokraniell) betroffen. Doch das ist eher typisch für Spannungskopfschmerzen.
Im Gegensatz zu Spannungskopfschmerzen treten bei Migräne typischerweise auch folgende Begleitsymptome auf:
- Appetitlosigkeit (fast immer)
- Übelkeit (80 %)
- Erbrechen (40–50 %)
- Lichtscheu (60 %)
- Lärmempfindlichkeit (50 %)
- Überempfindlichkeit gegenüber bestimmten Gerüchen (10 %).
Übelkeit gehört also zu den Leit- oder Kardinalsymptomen der Migräne (1). Im Englischen wurde sie daher früher auch sick headache, also „von Übelkeit begleiteter Kopfschmerz“ genannt. Die genauen neurobiologischen Abläufe, die zu Übelkeit und Erbrechen führen, sind komplex. Vereinfacht gesagt, werden während einer Migräne-Attacke bestimmte Zentren im Hirnstamm aktiviert, welche Übelkeit und Erbrechen steuern.

Die Vomex A® Produktfamilie
Vomex A® mit dem Wirkstoff Dimenhydrinat ist seit Jahren das meistverkaufte Arzneimittel bei Übelkeit und Erbrechen*.
- wirkt binnen 30 min bis zu 6 Stunden lang
- rezeptfrei erhältlich in vielen Darreichungsformen und Wirkstärken
- auch für Kinder geeignet
*IQVIA MAT 06/2024, 11A1
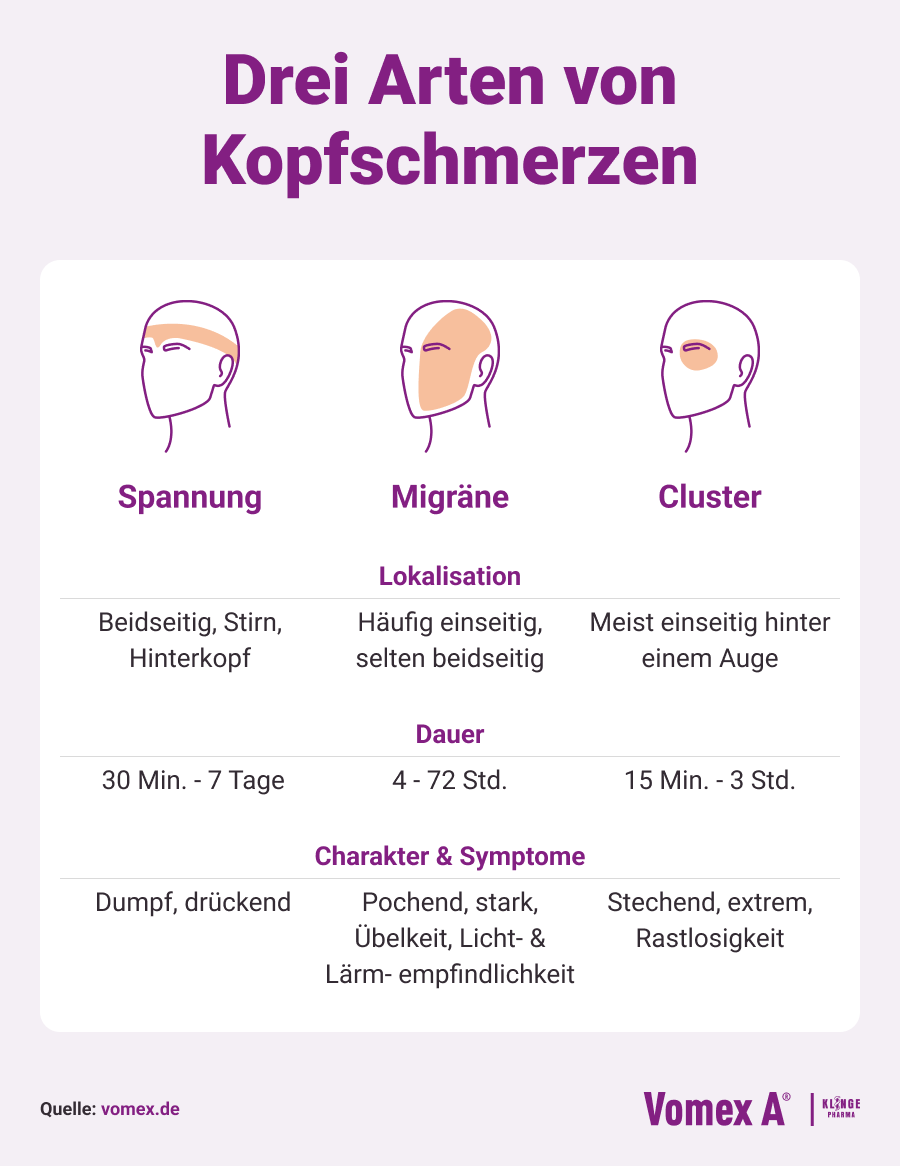
Kopfschmerzarten im Vergleich
| Merkmal | Migräne | Spannungskopfschmerz | Clusterkopfschmerz |
| Schmerzcharakter | Pulsierend, pochend | Dumpf, drückend | Stechend, bohrend |
| Lokalisation | Meist einseitig, kann die Seite wechseln | Beidseitig, wie ein Band um den Kopf | Einseitig, meist hinter einem Auge |
| Dauer | 4 bis 72 Stunden | 30 Minuten bis mehrere Tage | 15 Minuten bis 3 Stunden, oft nachts |
| Begleitsymptome | Übelkeit, Erbrechen, Licht- und Lärmempfindlichkeit, ggf. Aura | Selten leichte Übelkeit, keine Sinnesüberempfindlichkeit | Tränenfluss, Nasenlaufen, Unruhe |
| Typische Auslöser | Stress, Hormonschwankungen, Schlafmangel, bestimmte Nahrungsmittel, Reize | Stress, Muskelverspannung, Fehlhaltung | Alkohol, Schlafmangel, Tageszeit, Jahreszeit |
| Häufigkeit | 1–10x pro Monat (episodisch), >15x (chronisch) | Unregelmäßig bis häufig, teils chronisch | Clusterphasen: Attacken über Wochen hinweg täglich |
| Reaktion auf Ruhe | Ruhe und Dunkelheit helfen | Oft durch Bewegung linderbar | Unruhe – Patient:innen sind rastlos |
| Behandlung | Triptane, NSAR, Antiemetika, ggf. Prophylaxe | NSAR, Entspannung, Wärme, Ergonomie | Sauerstoff, Triptane, Prophylaxe mit Verapamil |
Magen und Darm sind wie gelähmt
Zudem kommt es während einer Migräne-Attacke oft zu einer verzögerten Magenentleerung und zu Darmträgheit. Diese gestörte Magen-Darm-Aktivität trägt zur Übelkeit bei: Der Körper fühlt sich „vergiftet“ und reagiert mit Brechreiz. Gleichzeitig werden oral (über den Mund) eingenommene Schmerzmittel schlechter aufgenommen, weil sich der Weitertransport in den Darm verzögert. Das ist der Grund, warum Erbrechen die Migräne oft noch verschlimmert oder verlängert. Einerseits verliert der Körper beim Erbrechen Flüssigkeit und gerät dadurch noch mehr in Stress. Andererseits werden Arzneimittel nur unzureichend aufgenommen. Daher können bei schweren Migräne-Attacken alternative Darreichungsformen (z.B. Zäpfchen, Nasensprays) sinnvoll sein, um den Magen-Darm-Trakt zu umgehen.
Für die Behandlung der Migräne bedeutet das außerdem, dass Medikamente gegen Übelkeit (Antiemetika) wie Dimenhydrinat (z.B. in Vomex A), Metoclopramid (MCP) oder Domperidon meist fester Bestandteil der Therapie sind. Wichtig ist, dass alle Medikamente bei Migräne frühzeitig eingenommen werden, möglichst bevor die Übelkeit zu stark wird. Auch Hausmittel wie Ingwer-Tee können gegen die Übelkeit helfen (2).
Neben der Übelkeit wird bei bis zu 82 von 100 Betroffenen zudem jener Teil des Nervensystems aktiviert, der eigentlich für Ruhe und Erholung sorgt (Parasympathikus). Er hilft dem Körper dabei, sich zu entspannen, regelt z.B. den Speichelfluss oder das Augentränen. Deshalb tränt bei vielen Betroffenen das Auge auf der von der Migräne betroffenen Seite. (3).
Aktivierung des Parasympathikus
Sind die Kopfschmerzen einseitig, können sie zudem innerhalb einer Attacke oder von Attacke zu Attacke die Seite wechseln. Auch die Heftigkeit der Attacken kann von Attacke zu Attacke stark variieren. Wird eine Migräne-Attacke nicht behandelt (mehr dazu im nächsten Abschnitt), kann sie nach Angaben der Internationalen Kopfschmerzgesellschaft zwischen 4 und 72 Stunden andauern.
Die Kombination aus Kopfschmerz und Sinnesüberempfindlichkeit zwingt viele Betroffene häufig außerdem dazu, sich zurückzuziehen. Ein ruhiger, abgedunkelter Raum und Schlaf werden oft als lindernd empfunden. Während einer Attacke sehen Migräne-Patient:innen oft mitgenommener aus. Blässe und allgemeine Schwäche sind nicht ungewöhnlich.
Migräne-Attacken kündigen sich oft an
Bei vielen Menschen deutet sich die Attacke schon ein paar Stunden bis zwei Tage vor dem Kopfschmerz an. Sie werden empfindlich gegenüber Licht oder Geräuschen, werden müde oder
bekommen Nackenschmerzen. Auch Gereiztheit oder Heißhunger können zu diesen Vorboten gehören. Ärztinnen und Ärzte sprechen daher auch von der Vorboten- oder Prodromalphase einer Migräne-Attacke. Die gute Nachricht: Aktuelle Studien zeigen, dass neue Wirkstoffe gegen Migräne, sogenannte Gepante, auch diese Vorboten (med. Prodromalsymptome) lindern und eine Migräne-Attacke so bereits im Vorfeld verhindern können. (4)
Migräne-Formen: wichtige Unterschiede für die Behandlung
Wie häufig sich Migräne-Attacken entwickeln, wie heftig sie ausfallen, wie lange sie andauern und welche Beschwerden sie verursachen, das ist sehr individuell. Die Migräne gibt es nicht. Dennoch existieren einige wichtige Merkmale, die dabei helfen, verschiedene Formen der Migräne zu unterscheiden. Das Vorhandensein beziehungsweise Nicht-Vorhandensein dieser Merkmale hat auch Einfluss darauf, welche Therapiemaßnahmen am besten für die Betroffenen geeignet sind.
Das erste wichtige Unterscheidungsmerkmal ist die Migräne-Häufigkeit.
Treten Migräne-Attacken gelegentlich, also nur an wenigen Tagen im Monat auf, sprechen Ärztinnen und Ärzte von einer episodischen Migräne. Das heißt konkret: Jemand hat weniger als 15 Kopfschmerztage pro Monat und bei einigen oder allen Attacken treten typische Migräne-Anzeichen auf, also:
- halbseitiger, pulsierender Schmerz
- mittlere bis starke Intensität
- Verschlimmerung bei körperlicher Aktivität
- Begleitbeschwerden wie Übelkeit, Licht- oder Lärmempfindlichkeit
Beispiel: Jemand hat 4–5 Migräne-Attacken pro Monat.
Treten Migräne-Attacken nahezu täglich auf und beeinträchtigen sie die Lebensqualität erheblich, sprechen Ärztinnen und Ärzte von einer chronischen Migräne. Das heißt konkret: Jemand hat mindestens 15 oder mehr Kopfschmerztage pro Monat und das schon länger als drei Monate. An mindestens 8 Tagen im Monat entwickeln sich typische Migräne-Symptomen (siehe oben). Die chronische Migräne kann sich aus einer episodischen Migräne entwickeln. Oft sind auch psychische oder andere chronische Erkrankungen mitbeteiligt.
Beispiel: Jemand hat an 20 Tagen im Monat Kopfschmerzen, davon 10 Tage mit migränetypischen Symptomen.
Das zweite wichtige Unterscheidungsmerkmal ist die Aura
Bei den meisten Betroffenen verläuft die Migräne ohne Aura. Etwa 15–20 % der Patient:innen haben eine Migräne mit Aura. Damit sind vorübergehende neurologische Ausfälle gemeint, die in der Regel keine bleibenden Schäden verursachen und typischerweise unmittelbar vor dem Einsetzen der Kopfschmerzen auftreten.
Am häufigsten sind Sehstörungen: Betroffene sehen z.B. flimmernde Zickzacklinien, Lichtblitze oder blinde Flecken (med. Flimmerskotom). Auch Sprachstörungen (Wortfindungsstörung, verwaschene Sprache) können Teil einer Aura sein. Manche Betroffene beschreiben zudem Gesichtsfeldausfälle in Form eines „Tunnelblicks” oder schwarzer Flecken. Seltener (aber möglich) sind sensible Auren, etwa ein Kribbeln, das meist in einer Hand beginnt, sich über den Arm zu einer Gesichtshälfte und zur Zunge ausbreitet.
Eine Migräne-Aura entwickelt sich meist allmählich über mehrere Minuten und hält in der Regel 15–60 Minuten an. In dieser Zeit bilden sich die Symptome vollständig zurück. Die Kopfschmerzen setzen bei Aura-Migräne meist während der Aura oder innerhalb einer Stunde nach Ende der Aura ein. Wichtig: Nicht jede Aura geht nahtlos in Schmerz über. Manche Patient:innen erleben gelegentlich eine Aura ohne Kopfschmerz (eine sogenannte „Migraine sans Migraine“). Umgekehrt können bei bekannten Aura-Patient:innen auch Attacken ohne Aura auftreten.
Bei einer Migräne ohne Aura zeigen sich keine neurologischen Vorboten. Der Kopfschmerz beginnt plötzlich (oft aus dem Schlaf heraus oder im Tagesverlauf). Sowohl bei der Migräne mit Aura als auch bei der Migräne ohne Aura kann nach Abklingen der Akut- noch eine Erschöpfungsphase folgen, in der vor allem Konzentrationsprobleme, Stimmungsschwankungen und/oder Muskelschmerzen auftreten können. Das Vorhandensein einer Aura ändert nichts an der grundsätzlichen Behandlung der Migräne.
Wichtig in diesem Zusammenhang: Werden Triptane,die am meisten empfohlenen Medikamente bei Migräne, bereits während der Aura eingenommen, solange noch keine Kopfschmerzen bestehen, sind sie nicht wirksam. (5)(6)
Ursachen: Wie entsteht Migräne?
Migräne ist mehr als „nur“ Kopfschmerzen. Sie gilt mittlerweile als komplexe neurologische Erkrankung des Gehirns. Auslöser einer Migräne-Attacke sind nicht einfach Durchblutungsstörungen. Diese ältere Theorie ist inzwischen widerlegt. Verursacht wird Migräne vielmehr durch neuronale Fehlfunktionen und entzündliche Prozessen im Gehirn.
Bestimmte Nervenfasern, Ausläufer des fünften Hirnnervs, schütten spezielle Botenstoffe aus – u.a. CGRP (engl. Calcitonin Gene-Related Peptide), ein wichtiger Ansatzpunkt für bestimmte Migräne-Medikamente – , die an den Blutgefäßen der Hirnhäute eine Entzündungsreaktion auslösen. Die Blutgefäße dehnen sich daraufhin aus (med. Dilatation) und beginnen, zu pulsieren. Dieses Pochen überträgt sich auf die gereizte Gefäßwand und erklärt den typischen pulsierenden Kopfschmerz bei einer Migräne-Attacke.
Migräne-Neigung wird vererbt
Auch genetische Faktoren spielen bei der Migräne eine wichtige Rolle: Sie tritt familiär gehäuft auf. Etwa zwei Drittel der Patient:innen haben nahe Verwandte, die auch betroffen sind. Forscher:innen gehen daher davon aus, dass bestimmte Erbanlagen bei den Betroffenen dazu führen, dass sich ein „Migräne-Gehirn“ entwickelt, das besonders empfindlich auf äußere und innere Reize reagiert. Dafür spricht auch, dass Menschen mit Migräne oft davon berichten, dass es ihnen schwerfällt, Unwichtiges und Ablenkendes bewusst auszublenden.
Diese Veranlagung (med. Vulnerabilität) bedeutet jedoch nicht, dass die Migräne dauerhaft „aktiv“ ist. Vielmehr führen erst bestimmte Bedingungen beziehungsweise Situationen (Triggerfaktoren) im Alltag in Kombination mit der genetischen Veranlagung dazu, dass die Migräne-Attacken entwickeln.
Typische Migräne-Auslöser

Viele Betroffene können bestimmte Auslösefaktoren für ihre Migräne klar benennen. Besonders häufig genannt werden:
- hormonelle Schwankungen, z.B. der sinkende Östrogenspiegel vor der Regelblutung
- Stress, aber auch Entspannungsphase danach („Wochenend-Migräne”)
- Schlafmangel und/oder ein unregelmäßiger Schlaf-Wach-Rhythmus
- Alkohol (vor allem Rotwein)
- Nikotin
- Intensive positive oder negative Gefühle
- Wetterumschwünge
- Starke Sinnesreize (flackernde Lichter, Lärm, (zu) intensive Gerüche)
Auch bestimmte Nahrungsmittel, etwa reifer Käse oder Salami, aber auch Geschmacksverstärker wie Glutamat gelten bei einigen Patient:innen als Auslöser. Auch Betroffene, die regelmäßig (viel) Kaffee trinken und dann plötzlich damit aufhören, können durch diese Veränderung Migräne-Attacken provozieren.
Aber: Triggerfaktoren sind nicht die Ursache der Migräne. Die liegt, wie oben beschrieben, in einer wahrscheinlich erblich bedingten Überempfindlichkeit des Gehirns. Und infolgedessen reagiert das „Migräne-Gehirn“ schneller und heftiger auf bestimmte Reize. Diese überschießende Reaktion löst dann eine Migräne-Attacke aus. Welche Triggerfaktoren dazugehören, variiert individuell. In vielen Fällen müssen mehrere Triggerfaktoren zusammenkommen, damit eine Migräneattacke entsteht.
Ein Kopfschmerztagebuch erleichtert die Behandlung
Die Triggerfaktoren können indirekt aber auch bei der Behandlung und beim Vorbeugen helfen: Betroffene sollten unbedingt ein Kopfschmerz- oder Migräne-Tagebuch führen, z.B. mit einer dafür geeigneten Smartphone-App. Darin sollten sie nicht nur die Migräne-Attacken genau beschreiben (Intensität, Lokalisation, Dauer, Symptome, Medikamente usw.), sondern auch festhalten, was die Attacken jeweils provoziert haben könnte (Stress, Schlafmangel, Lebensmittel usw.). Denn: Wer seine Triggerfaktoren kennt, kann diese leichter umgehen oder sich gezielter davor schützen und so selbst einiges dazu beitragen, dass Migräne-Attacken seltener werden.
Aber bitte mit Augenmaß
Allerdings sollten es Betroffene mit der Suche und der Vermeidung von Triggerfaktoren nicht übertreiben. Ständig darüber nachzudenken, ob z.B. dieses Lebensmittel oder jene Tätigkeit eventuell einer Migräne-Attacke auslösen könnte und dauernd zu versuchen, all diese Dinge zu unterlassen und zu vermeiden, kann für ein „Migräne-Gehirn“ ebenfalls schnell zu viel werden und kann dann eher das Gegenteil bewirken.
Behandlung: Was hilft bei Migräne?
Die Behandlung der Migräne zielt darauf ab, akute Anfälle möglichst schnell zu lindern und künftigen Attacken zuverlässig und nachhaltig vorzubeugen. Dafür stehen sowohl medikamentöse als auch nicht-medikamentöse Verfahren zur Verfügung. Wichtig ist ein individuell abgestimmtes Vorgehen, da Migräneverläufe und -auslöser sehr verschieden sein können.
Tatsächlich können bei einer akuten Migräne-Attacke bereits einfache Maßnahmen hilfreich sein:
- Alle reizintensiven Aktivitäten/Tätigkeiten sollten, wenn möglich, unterbrochen werden.
- Betroffene sollten sich in eine ruhige, abgedunkelte Umgebung zurückziehen.
- Betroffene sollten versuchen, ein wenig zu schlafen.
In den meisten Fällen werden die Kopfschmerzen im Laufe einer Migräne-Attacke jedoch so stark, dass solche Maßnahmen und/oder Hausmittel wie Pfefferminzöl oder kühlende Kompressen allein nicht mehr ausreichen. Unabhängig davon, welche Wirkstoffe dann eingenommen oder anders verabreicht werden, sind bei der medikamentösen (Selbst-)Behandlung der Migräne zwei Dinge besonders wichtig:
- Medikamente sollten so früh wie möglich eingenommen werden. Betroffene sollten also nicht abwarten, ob die Kopfschmerzen noch schlimmer werden oder versuchen, die Kopfschmerzen irgendwie auszuhalten. Zahlreiche Studien zeigen, dass die Wirksamkeit der Medikamente zur Therapie akuter Migräne-Attacken höher ist, wenn diese früh in der Kopfschmerzphase eingenommen werden. (1)
- Medikamente sollten nicht zu häufig eingenommen werden. Betroffene, die zu oft Schmerz- und/oder Migräne-Mittel verwenden, laufen dadurch Gefahr, durch diesen, wie Ärztinnen und Ärzte sagen, Übergebrauch zusätzliche Kopfschmerzen zu entwickeln. Die Zahl der Attacken nimmt dann nicht (mehr) ab, sondern (wieder) zu. Deshalb sollten Schmerzmittel (Analgetika) und/oder Triptane nicht häufiger als an 10 Tagen im Monat eingenommen werden. (1)
Es kommt außerdem darauf an, dass die zur Verfügung stehenden Wirkstoffe in einer ausreichend hohen Dosis eingenommen werden. Welche Dosierungen am besten wirken, sollten Betroffene immer mit ihrer Ärztin oder ihrem Arzt besprechen. Die aktuelle Behandlungsleitlinie (1) empfiehlt ein stufenweises Vorgehen:
- Bei Unverträglichkeit oder Unwirksamkeit von Analgetika, NSAR und/oder Triptanen: Rimegepant, Lasmiditan, Atogepant*, Ubrogepant*, Zavegepant** in der EU noch nicht zugelassen, Stand Mai 2025
- Bei mittelschweren bis schweren Migräne-Attacken und/oder ausbleibender Linderung durch Schmerzmittel (NSAR): Sumatriptan, Eletriptan, Rizatriptan, Zolmitriptan, Almotriptan, Naratriptan, Frovatriptan. Fall ein Triptan allein nicht ausreicht, kann es mit einem NSAR kombiniert werden. Reicht eine Triptan-Einnahme nicht aus, kann sie nach 2 Stunden wiederholt werden.
- Bei leichten bis mittelstarken Migräne-Attacken: Analgetika und nicht steroidale Antirheumatika (NSAR): Acetylsalicylsäure (ASS), Ibuprofen, Diclofenac, Naproxen oder Kombi-Präparate (ASS + Paracetamol + Koffein). Wer NSAR nicht verträgt oder nicht einnehmen darf: Paracetamol, Metamizol, Phenazon
- Bei Übelkeit und/oder Erbrechen: Metoclopramid (MCP) oder Domperidon
Vomex A® hilft gegen viele Arten der Übelkeit
Seit Generationen hilft Vomex A® zuverlässig und schnell bei Übelkeit und Erbrechen – egal, ob die Übelkeit durch Migräne, Reisekrankheit, Magenverstimmung oder Magen-Darm-Grippe, Stress, Hormone oder eine Schwangerschaft verursacht wird.
Dank speziell dosierter Kinder-Produkte hilft Vomex A® dabei der ganzen Familie.
Wie wirken Medikamente gegen Übelkeit?
Antiemetika, so der Fachausdruck, beeinflussen spezielle Andockstellen (Rezeptoren) für bestimmte Botenstoffe (Dopamin, Histamin) im sogenannten „Brechzentrum“ des Gehirns. Dadurch können Übelkeit sowie Erbrechen deutlich reduziert und die Wirkung von Schmerzmitteln verbessert werden. Antiemetika werden im Allgemeinen gut vertragen. Dennoch können folgende Nebenwirkungen auftreten: Müdigkeit, Schwindel, innere Unruhe, Depressionen und/oder Bewegungsstörungen.
Wie wirken Schmerzmittel?
Bei der (Kopf-)Schmerzentstehung spielen verschiedene Botenstoffe eine wichtige Rolle. Zu ihnen gehört u.a. das Prostaglandin. Schmerzmittel (Analgetika, NSAR) blockieren bestimmte Enzyme, die sogenannten Cyclooxygenasen, kurz COX, die an der Produktion von Prostaglandin beteiligt sind. Die verschiedenen Wirkstoffe unterscheiden sich, vereinfacht gesagt, nur darin, welche COX sie hemmen. Schmerzmittel wirken etwa innerhalb von 30–60 Minuten und lindern die (Kopf-)Schmerzen etwa 4–6 Stunden lang.
Werden Schmerzmittel jedoch falsch oder zu häufig eingenommen, kann dieser Übergebrauch nicht nur zusätzliche Kopfschmerzen, sondern auch Magen-Darm-Beschwerden verursachen, z.B. Übelkeit, Erbrechen, Sodbrennen, Durchfall, Blähungen oder Verstopfung. Acetylsalicylsäure (ASS) beeinflusst außerdem die Blutgerinnung und kann dadurch die Blutungsneigung erhöhen. Wer sich bei Paracetamol nicht an die vorgeschriebene Höchstdosis hält, riskiert Leberschäden, Schwellungen, Asthma oder Hautausschläge.
Außerdem gab es Hinweise, dass Kinder häufiger ADHS, Autismus oder eine geistige Behinderung haben, wenn ihre Mütter in der Schwangerschaft Paracetamol genommen hatten. Eine aktuelle und sehr hochwertige Studie aus Schweden konnte diesen Zusammenhang jedoch nicht bestätigen (7). Dennoch sollten Schwangere Paracetamol nur bei leichten bis mäßigen Migräne-Attacken und so selten wie möglich einnehmen. (1)
Metamizol wiederum wurde in den USA und auch in einigen EU-Ländern vom Markt genommen, weil es nicht nur Halsschmerzen, Schluckbeschwerden und Fieber auslösen kann, sondern in sehr seltenen Fällen auch die Bildung von bestimmten weißen Blutkörperchen (Granulozyten) blockieren kann.
Wie wirken Triptane?
Zu dieser Wirkstoffgruppe gehören sowohl rezeptfreie als auch rezeptpflichtige Präparate. Sie wurden speziell für Menschen mit Migräne entwickelt, denen andere Schmerzmittel (siehe oben) nicht oder nicht mehr helfen. Angeboten werden verschiedene Darreichungsformen: Tabletten, Nasensprays und Injektionen. Wichtig: Triptane wirken gegen Migräne, nicht gegen Spannungskopfschmerzen.
Triptane besetzen bestimmte Andockstellen (Rezeptoren) für den Botenstoff Serotonin und hemmen darüber hinaus die Ausschüttung des Botenstoffs CGRP. Dadurch verengen sich die Blutgefäße im Kopf wieder, bestimmte Eiweiße, die sonst eine Entzündung auslösen, werden gestoppt und die Entstehung von Schmerzsignalen wird unterbunden. Innerhalb von 30–90 Minuten lässt die Migräne-Attacke nach. (8)
Es hat sich allerdings gezeigt, dass verschiedene Triptane bei Menschen mit Migräne unterschiedlich wirken. Wer also den Eindruck hat, dass ein Triptan bei ihm nicht oder kaum wirkt, sollte mit seiner Ärztin oder seinem Arzt darüber sprechen und ein anderes Triptan ausprobieren.
Vielleicht haben Sie in diesem Zusammenhang auch von Ergotamin gehört. Dieses Medikament wird aus der Mutterkorn-Pflanze gewonnen, wirkt bei Migräne ebenfalls entzündungshemmend und verengt die Blutgefäße. Da Ergotamin aber starke Nebenwirkungen auslösen kann und darüber hinaus schlechter wirkt, sollte es nur in Ausnahmefällen zur Behandlung von Migräne-Attacken eingesetzt werden.
Wie wirken Ditane?
Für (ältere) Patient:innen, die neben der Migräne zusätzlich eine kardiovaskuläre Erkrankung haben, z.B. Angina pectoris, koronare Herzkrankheit (KHK) oder eine periphere arterielle Verschlusskrankheit (pAVK), kommen Triptane nicht infrage, weil sie die Blutgefäße verengen. Ditane tun das nicht. Sie besetzen im Gehirn andere Andockstellen für bestimmte Botenstoffe als Triptane, die sogenannten 5-HT1F-Rezeptoren. Auch dadurch wird die Wirkung des Botenstoffs CGRP ausgebremst, was wiederum die Schmerzweiterleitung hemmt. Bislang hat die Europäische Arzneimittelbehörde EMA nur den Wirkstoff Lasmiditan zugelassen. Aus den Zulassungsstudien sind folgende Nebenwirkungen bekannt: Schwindel, Müdigkeit, Empfindungsstörungen und ein allgemeines Gedämpft-Sein. Langzeitdaten liegen noch nicht vor.
Wie wirken Gepante?
Gepante sind kleine Moleküle, die als „Gegenspieler“ (med. Antagonisten) an den Andockstellen für den Botenstoff CGRP wirken. (9) CGRP erweitert die Blutgefäße im Gehirn und ist außerdem an der Übertragung von Schmerzsignalen beteiligt. Findet CGRP keine Rezeptoren, kann es nicht wirken. Die Migräne-Attacke flaut ab. In der EU steht seit 2022 Rimegepant zur Verfügung. Auch zu diesem Wirkstoff liegen bislang nur die unerwünschten Nebenwirkungen aus den Zulassungsstudien vor. Die häufigsten waren Übelkeit, Schwindel und Harnwegsinfekte. Vereinzelt traten Luftnot und Hautausschlag auf. Für Menschen mit einer eingeschränkten Nieren- oder Leberfunktion sind Gepante nicht geeignet. Langzeitdaten fehlen ebenfalls noch.
Hausmittel: Selbsthilfe bei Migräne
Neben Medikamenten greifen viele Migräne-Patient:innen auf Hausmittel zurück, oft mit durchaus spürbarem Erfolg bei leichten bis mittelschweren Anfällen. Wichtig: Solche Maßnahmen sollten immer nur ergänzend eingesetzt werden. Insbesondere bei schweren Migräne-Attacken stoßen Hausmittel schnell an ihre an Grenzen. Einige bewährte Ansätze:
- Kälte und Dunkelheit: Ein klassisches Hausmittel ist das Auflegen eines Kältepacks (Kühlkompresse oder Eisbeutel, in ein Tuch gewickelt) auf die Stirn oder den Nacken. Die Kälte verengt die Blutgefäße und lindert den Schmerz etwas, was viele als wohltuend empfinden. Gleichzeitig sollten sich Patient:innen in einen abgedunkelten, ruhigen Raum begeben, Licht sowie Lärm meiden und versuchen zu schlafen. Ruhe und Entspannung können die Migräne-Attacke oft abkürzen.
- Pfefferminzöl (Menthol): Pfefferminzöl ist ein pflanzliches Mittel, dessen Wirksamkeit vor allem bei Spannungskopfschmerzen gut belegt ist. Aber auch bei Migräne empfinden viele dieses Hausmittel als wohltuend. Das Menthol im Pfefferminzöl erzeugt ein Kältegefühl auf der Haut und wirkt lokal leicht schmerzlindernd. Eine klinische Studie fand, dass ein Gel mit 6 % Menthol (Pfefferminz-Extrakt) die Schmerzintensität bei Migräne nach 2 Stunden signifikant senken konnte. (10). Anwendung: Einige Tropfen verdünntes Pfefferminzöl (nicht unverdünnt, um Hautreizungen zu vermeiden) auf Schläfen und Stirn auftragen und sanft einmassieren. Vorsicht: Nicht zu nah an die Augen bringen. Der kühlende Effekt tritt nach einigen Minuten ein.
- Entspannungsverfahren: Migräne-Attacken treten häufig in Stresssituationen oder danach auf. Entspannungsübungen können daher sowohl vorbeugend als auch akut hilfreich sein. Methoden wie Progressive Muskelentspannung nach Jacobson, autogenes Training, Meditation oder einfach tiefe Atemübungen senken die Anspannung im Körper. Während einer Migräne (sofern der Schmerz es zulässt) kann z.B. ruhiges Atmen in den Bauch und das bewusste Entspannen verspannter Muskelpartien (Schultern, Nacken, Kiefer) die Schmerzwahrnehmung dämpfen. Langfristig reduziert regelmäßiges Entspannungstraining die Anfallshäufigkeit nachweislich. Auch Yoga und Biofeedback haben in Studien positive Effekte auf Migräne gezeigt.
Prophylaxe: Migräne vorbeugen

Migräne lässt sich nicht „heilen“, aber durch Vorbeugung (med. Prophylaxe) können Häufigkeit und Schwere der Anfälle oft erheblich reduziert werden. Grundpfeiler der Prophylaxe sind das Meiden von möglichen Auslösern und ein ausgewogener Lebensstil. Dabei können vor allem folgende Maßnahmen helfen:
- Stress managen: Stress ist der mit Abstand am häufigsten berichtete Migränetrigger. Sowohl akuter emotionaler Stress als auch nachlassender Stress, z.B. am Wochenende oder im Urlaub, können Attacken auslösen. Daher ist ein gesunder Umgang mit Stress zentral. Betroffene sollten auf ausreichend Pausen im Alltag achten und Entspannungstechniken erlernen, z.B. Progressive Muskelentspannung, Yoga oder Atemübungen. Studien zeigen, dass regelmäßiges Entspannen Migräne-Anfälle seltener auftreten lässt. Auch eine Psychotherapie oder Stressmanagement-Kurse können sinnvoll sein, um z.B. besser mit Belastungen umzugehen. Migräne ist zwar keine psychische Erkrankung, aber psychische Faktoren beeinflussen sie dennoch.
- Schlaf-Wach-Rhythmus: Unregelmäßige Schlafenszeiten und eine häufig wechselnde Schlafdauer können Migräne-Attacken begünstigen. Fachleute raten daher, bei Migräne möglichst konstante Schlafenszeiten einzuhalten – auch am Wochenende – und auf gute Schlafhygiene zu achten (dunkles, ruhiges Zimmer, keine Bildschirme vor dem Schlafen etc.). Ein unausgeglichener Wechsel zwischen Übermüdung und Erholung stresst das Gehirn. Wer hingegen jeden Tag etwa gleich viel schläft, kann die Migräneanfälligkeit verringern. Bei bekannten Problemen wie Schlafapnoe oder Insomnie sollte eine Behandlung erfolgen, da auch diese mit häufigeren Migränen einhergehen können.
- Ernährung & Flüssigkeit: Insbesondere das Auslassen von Mahlzeiten und Unterzuckerung gelten als potenzielle Migräne-Auslöser. Denn das Gehirn verbraucht mit Abstand am meisten Energie (Kalorien), kann diese aber nicht speichern. Steht zu wenig Energie (Glukose) zur Verfügung, kann ein „Migräne-Gehirn“ auch darauf sehr sensibel und mit Kopfschmerzen reagieren. Darüber hinaus haben einige Betroffene den Eindruck, dass bestimmte Lebensmittel (u.a. reifer Käse, Rotwein, Schokolade, Salami, Glutamat, Zitrusfrüchte) bei ihnen Migräne-Attacken begünstigen. Wissenschaftlich ist dieses Thema umstritten, weil Studien dazu oft unklare Ergebnisse liefern. (11)(12) In der aktuellen Behandlungsleitlinie heißt es dazu (1): „Die meisten Nahrungsergänzungsstoffe und Probiotika sind in der Prophylaxe der Migräne nicht wirksam. Zuckerarme, fettarme oder ketogene Diäten sind möglicherweise wirksam.“ Allerdings sollten Betroffene ihre Ernährung nicht im Hauruckverfahren, sondern behutsam und in Absprache mit ihrer Ärztin oder ihrem Arzt umstellen, denn: Zu plötzliche Änderungen des Essverhaltens können das „Migräne-Gehirn“ ebenfalls stressen.
- Hormone: Bei vielen Frauen ist ein klarer Zusammenhang zwischen Hormonhaushalt und Migräne erkennbar. Typischerweise treten Attacken verstärkt kurz vor oder während der Menstruation auf, wenn der Östrogenspiegel rapide abfällt (menstruale Migräne). Auch der Eisprung, eine Schwangerschaft (oft Besserung im 2./3. Trimester, aber teils Verschlechterung nach der Geburt) und die Wechseljahre können Migränemuster beeinflussen. Zur Vorbeugung hormonbedingter Migräne-Attacken gibt es Ansätze wie die Östrogen-Prophylaxe (Östrogen-Gel oder Pflaster um die Regelblutung herum) oder bei sehr schweren Fällen die durchgängige Einnahme der Pille. Wichtig: Frauen mit Migräne mit Aura haben unter Östrogentherapie ein erhöhtes Schlaganfallrisiko, daher sollten kombinierte orale Kontrazeptiva bei Aura-Patientinnen möglichst nicht eingesetzt werden. Die gute Nachricht: Nach der Menopause erleben viele Frauen eine Besserung der Migräne.
- Wetter & Umwelt: Wetterumschwünge, Föhnwind, Gewitter oder Veränderungen des Luftdrucks werden von einigen Betroffenen als Migräne-Auslöser angegeben. Die wissenschaftlichen Daten dazu sind uneinheitlich. Manche Studien sehen keinen klaren Zusammenhang, andere schon. Vermutlich sind manche Personen wetterfühliger als andere. Bei bevorstehendem Wetterwechsel sollten Betroffene daher besonders auf einen regelmäßigen Lebensrhythmus achten, genug schlafen und ausreichend trinken. Helle Sonne oder Flackerlicht (Disko, Bildschirm) können Migräne-Attacken ebenfalls begünstigen. Dann helfen Sonnenbrillen und längere Bildschirmpausen.
- Ausdauersport & Bewegung: Menschen mit Migräne sollten unbedingt regelmäßige körperliche Bewegung in ihren Alltag integrieren. Moderater Ausdauersport (3× pro Woche 30–45 min, z.B. Radfahren, Joggen, Schwimmen) konnte in Studien die Migräne-Attacken deutlich reduzieren. Bewegung wirkt stressabbauend, verbessert den Schlaf und stabilisiert das autonome Nervensystem, alles Faktoren, die Migräne günstig beeinflussen. Wichtig ist aber, nicht während eines akuten Anfalls Sport zu treiben (das würde den Schmerz verstärken), sondern vorbeugend in migränefreien Zeiten. (13)(14)
Mit Medikamenten vorbeugen
Die beschriebenen Maßnahmen konnten bereits bei vielen Betroffenen die Häufigkeit und die Heftigkeit der Migräne-Attacken positiv beeinflussen. Und mit den richtigen Medikamenten lassen sich die akuten Anfälle, die trotz aller vorbeugenden Maßnahmen noch auftreten können, in vielen Fällen sehr gut lindern und verkürzen. Für die Betroffenen, bei denen beides nicht oder nicht ausreichend der Fall ist, gibt es noch eine dritte Möglichkeit: die medikamentöse Prophylaxe, also die Einnahme von bestimmten Arzneimitteln, die in Studien gezeigt haben, dass sie vor Migräne-Attacken schützen können.
Für die Prophylaxe mit Medikamenten gelten allerdings bestimmte Bedingungen, die aber natürlich nicht alle erfüllt sein müssen:
- Akutmedikamente, also jene Präparate, die bei einem akuten Migräne-Anfall helfen sollen (Schmerzmittel, Triptane usw.), haben nicht den gewünschten Effekt und/oder verursachen zu starke Nebenwirkungen
- Die Migräne verursacht einen besonderen Leidensdruck und schränkt die Lebensqualität erheblich ein.
- Es besteht das Risiko, dass Schmerz- und Migräne-Medikamente zu häufig eingenommen werden und sich durch diesen Übergebrauch zusätzliche Kopfschmerzen entwickeln.
- Migräne-Attacken dauern regelmäßig länger als 72 Stunden.
- Die Migräne-Attacken treten häufiger auf, obwohl Schmerz- und/oder Migränemedikamente eingenommen werden.
- Es handelt sich um komplizierte Migräne-Attacken mit beeinträchtigenden und/oder lang anhaltenden Auren.
Wer den Eindruck hat, dass mehrere dieser Punkte auf ihn zutreffen, sollte unbedingt mit seiner Ärztin oder seinem Arzt besprechen, ob eine medikamentöse Prophylaxe infrage kommt. Ziel einer solchen Behandlung ist es, die Häufigkeit, Schwere und Dauer der Attacken zu reduzieren und zusätzliche Kopfschmerzen durch den Übergebrauch von Schmerz- und Migränemitteln zu verhindern. Angestrebt wird:
- eine Senkung der Anfallshäufigkeit bei episodischer Migräne um 50%, also z.B. statt 5 „nur“ noch 2 Attacken im Monat.
- eine Senkung der Anfallshäufigkeit bei chronischer Migräne um 30%, also z.B. statt 12 „nur“ noch 8 Attacken im Monat.
Für die folgenden Wirkstoffe liegen die besten und die meisten wissenschaftlichen Nachweise vor, dass sie innerhalb von maximal drei Monaten die Anzahl der Migräne-Tage um mindestens 50 % senken:
- Betablocker (Medikamente gegen Bluthochdruck), z.B. Propranolol, Bisoprolol und Metoprolol
- Calciumkanalblocker (Medikamente gegen Schwindel), z.B. Flunarizin
- Antiepileptika (Medikamente gegen Epilepsie), z.B. Topiramat*
- Neurotoxine (Medikamente gegen Muskelspastiken), Onabotulinumtoxin A (Botox)**
- Antidepressiva (Medikamente gegen Depressionen), z.B. Amitriptylin
* nicht bei Schwangeren und Frauen im gebärfähigem Alter
** nur in der Therapie der chronischen Migräne wirksam
Zur Migräne-Prophylaxe werden diese Medikamente in der Regel täglich in einer bestimmten Dosis eingenommen. Betroffene sollten während der Behandlung unbedingt die Anweisungen ihrer Ärztin oder ihres Arztes befolgen, die Medikamente nicht eigenmächtig absetzen oder anders dosieren und mögliche Nebenwirkungen unverzüglich melden.
Mit Antikörpern gegen Migräne
Einen noch relativ neuen Weg in der Migräne-Prophylaxe stellen monoklonale Antikörper dar. Diese sorgen ebenfalls dafür, dass der körpereigene Botenstoff CGRP nicht mehr wirken kann, der bei der Entstehung einer Migräne-Attacke eine Schlüsselrolle spielt. Die neuen monoklonalen Antikörper können entweder den Botenstoff direkt blockieren oder sie besetzen wichtige Andockstellen (Rezeptoren) im Körper und verhindern so, dass CGRP wirken kann. Sie führen meist innerhalb der ersten zwei Behandlungswochen zu einer Verbesserung der Migräne-Attacken und haben darüber hinaus kaum Nebenwirkungen.
Bislang sind in Deutschland folgende monoklonale Antikörper auf dem Markt:
- Erenumab
- Fremanezumab
- Galcanezumab
- Eptinezumab
Der Nachteil: Diese Wirkstoffe sind sehr teuer. Daher ist ihre Erstattungsfähigkeit momentan eingeschränkt. Seit kurzem wird jedoch der CGRP-Antikörper Erenumab von den gesetzlichen Krankenkassen erstattet, wenn andere vorbeugende Medikamente nicht gewirkt haben. Sprechen Sie am mit Ihrer Ärztin oder Ihrem Arzt.
Lebensqualität: Der Alltag mit Migräne
Migräne wirkt sich nicht nur körperlich aus, sondern beeinflusst praktisch alle Lebensbereiche. Durch die wiederkehrenden, oft unvorhersehbaren Attacken kommt es zu Beeinträchtigungen im Privat- und Berufsleben sowie im Sozialleben. Viele Betroffene kämpfen mit dem Gefühl, im Alltag unzuverlässig zu sein, weil sie aufgrund starker Schmerzen Termine absagen oder sich krankmelden müssen. Tatsächlich zählt die Migräne weltweit mit zu den häufigsten Ursachen für krankheitsbedingte Beeinträchtigungen. Laut der Techniker Krankenkasse fällt ein(e) Arbeitnehmer:in bei jeder Migräne-Episode durchschnittlich 4,1 Krankheitstage aus.
Alltag und Psyche
Ständig wiederkehrende Migräneanfälle können zermürbend sein. Betroffene berichten von Angst vor der nächsten Attacke, was zu einer dauerhaften psychischen Belastung werden kann. Nicht selten entwickeln sich Begleiterkrankungen wie Depression oder Angststörungen. Hinzu kommt leider oft ein Stigma: Außenstehende (selbst Familienmitglieder oder Kolleg:innen) nehmen Migräne zuweilen nicht ernst genug. Das kann Betroffene zusätzlich psychisch unter Druck setzen. Sie fühlen sich missverstanden. Hier ist Aufklärung wichtig: Migräne ist eine anerkannte neurologische Erkrankung, keine Einbildung und keine banale Ausrede, um sich vor Arbeit zu drücken. Umso wichtiger ist ein unterstützendes Umfeld und psychosoziale Unterstützung (z.B. Selbsthilfegruppen oder Psychotherapie).
Berufsleben und Migräne
Auch bei der Arbeit stellt Migräne eine große Herausforderung dar. Bei leichten Migräne-Anfälle versuchen viele Betroffene, weiterzuarbeiten, aber bei mittelschweren oder schweren Attacken ist dies meist unmöglich. Konzentration, Sehen, Denken und Belastbarkeit sind stark eingeschränkt. In Berufen mit körperlicher Aktivität oder großer Verantwortung kann das Arbeiten während einer Migräne sogar gefährlich sein (z.B. Maschinen bedienen oder Auto fahren mit Sehstörungen). Daher gilt: Tritt eine Migräne-Attacke auf der Arbeit auf, sollten Betroffene, sobald sie die Vorboten spüren, ihre(n) Vorgesetzte(n) informieren und sich wenn möglich krankmelden oder kurz beurlauben lassen.
Das Gespräch suchen
Viele Unternehmen reagieren mit Verständnis, wenn Mitarbeiter:innen offen über ihre Migräne sprechen. Ein solches Gespräch mit Vorgesetzten und Kolleg:innen kann helfen, Lösungen zu finden, z.B. einen abgedunkelten Ruheraum im Büro, flexible Arbeitszeiten oder die Möglichkeit, bei Bedarf von zuhause zu arbeiten. Auch Rücksichtnahme im Arbeitsumfeld (z.B. Lärmpegel senken, starke Parfums vermeiden, grelles Licht reduzieren) kann Anfälle verringern. Kolleg:innen, die informiert sind, können zudem im Akutfall Aufgaben übernehmen, was ebenfalls den Leistungsdruck von den Betroffenen nimmt.
Schwierig wird es bei sehr häufigen Migräne-Attacken. Fällt jemand z.B. jeden Monat zehn oder mehr Tage komplett aus, wächst verständlicherweise die Sorge um den Arbeitsplatz. Zwar darf eine krankheitsbedingte Kündigung ausgesprochen werden, wenn die absehbaren Fehlzeiten so hoch sind, dass dem Arbeitgeber die Weiterbeschäftigung nicht zuzumuten ist. Allerdings sind die juristischen Hürden dafür hoch. In der Praxis versuchen Arbeitgeber stattdessen eher, gemeinsam mit der/dem Mitarbeiter:in Lösungen zu finden, um eine Kündigung zu vermeiden.
Eine anerkannte chronische Krankheit
Falls doch eine Kündigung wegen der Migräne-Fehlzeiten droht, sollten Betroffene rechtzeitig eine Kündigungsschutzklage in Betracht ziehen. Die Erfolgschancen stehen nicht schlecht, da Migräne als chronische Erkrankung anerkannt ist und Kündigungen wegen Behinderung diskriminierend sein können. Zudem kann ein anerkannter Schwerbehindertenausweis einen gewissen Kündigungsschutz bieten. Generell empfehlen Arbeitsmediziner bei schwerer Migräne, über Arbeitszeitreduktion oder einen Tätigkeitswechsel nachzudenken. Ein anderer Job in einer weniger „triggernde“ Umgebung (z.B. kein Schichtdienst mehr, ruhiges Einzel- statt lautes Großraumbüro) kann viel bewirken.
Migräne kann die berufliche Leistungsfähigkeit also stark beeinträchtigen, aber mit den richtigen Strategien ist ein Berufsleben dennoch möglich. Entscheidend sind Anpassungen am Arbeitsplatz, Verständnis vom Arbeitgeber und eine adäquate medizinische Behandlung, um Fehlzeiten wegen der Migräne zu minimieren. Trotz bester Planung lassen sich Krankentage nicht gänzlich vermeiden, und Betroffene sollten sich dafür auch nicht schämen. Migräne ist eine ernstzunehmende neurologische Erkrankung. Wer darunter leidet, hat ein Recht darauf, an Krankheitstagen zuhause zu bleiben und sich auszukurieren, genauso wie jemand mit Grippe oder einer Verletzung. Wichtig ist, sich frühzeitig zu informieren und Unterstützung zu holen, um die bestmögliche Lebensqualität zu erhalten – trotz Migräne.
Frühzeitig ärztliche Hilfe suchen
Die Migräne-Forschung sucht nach wie vor nach weiteren Wirkstoffen, die akut, aber auch vorbeugend gegen die Attacken helfen. Diese hinterlassen im Allgemeinen zwar keine bleibenden Schäden, aber das bedeutet nicht, dass Betroffene sie aushalten müssen. Lassen Sie sich helfen! Gehen Sie zu einer (Fach-)Ärztin oder einem (Fach-)Arzt. Je früher Sie in „Ihre“ Migräne eingreifen, desto erfolgreicher lässt sie sich behandeln und umso kleiner wird das Risiko, dass sie chronisch wird.
Vomex A® hilft gegen viele Arten der Übelkeit
Quellen
- Diener H.-C., Förderreuther S, Kropp P. et al., Therapie der Migräneattacke und Prophylaxe der Migräne, S1-Leitlinie, 2022, DGN und DMKG, in: Deutsche Gesellschaft für Neurologie (Hrsg.), Leitlinien für Diagnostik und Therapie in der Neurologie. Online: www.dgn.org/leitlinien (abgerufen im Mai 2025)
- Chen L, Cai Z. The efficacy of ginger for the treatment of migraine: A meta-analysis of randomized controlled studies. Am J Emerg Med. 2021 Aug;46:567-571. doi: 10.1016/j.ajem.2020.11.030. Epub 2020 Nov 17
- Riesco N, Perez-Alvarez AI, Verano L, Garcia-Cabo C, Martinez-Ramos J, Sanchez-Lozano P, etal. Prevalence of cranial autonomic parasympathetic symptoms in chronic migraine: Usefulness of a new scale. Cephalalgia. 2016;36(4):346-50.
- Goadsby, P.J., Ailani, J., Dodick, D.W. et al. Ubrogepant for the treatment of migraine prodromal symptoms: an exploratory analysis from the randomized phase 3 PRODROME trial. Nat Med (2025). https://doi.org/10.1038/s41591-025-03679-7
- Bates D, Ashford E, Dawson R, Ensink FB, Gilhus NE, Olesen J, et al. Subcutaneous sumatriptan during the migraine aura. Sumatriptan Aura Study Group. Neurology. 1994;44(9):1587-92.
- Olesen J, Diener HC, Schoenen J, Hettiarachchi J. No effect of eletriptan administration during the aura phase of migraine. Eur J Neurol. 2004;11(10):671-7.
- Ahlqvist VH, Sjöqvist H, Dalman C, Karlsson H, Stephansson O, Johansson S, et al. Acetaminophen Use During Pregnancy and Children’s Risk of Autism, ADHD, and Intellectual Disability. JAMA. 2024;331(14):1205-14.
- Nicolas S, Nicolas D. Triptans. [Updated 2024 Feb 25]. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2025 Jan-. Available from: https://www.ncbi.nlm.nih.gov/books/NBK554507/
- Negro A, Lionetto L, Simmaco M, Martelletti P. CGRP receptor antagonists: an expanding drug class for acute migraine? Expert Opin Investig Drugs. 2012;21(6):807-18.
- St Cyr A, Chen A, Bradley KC, Yuan H, Silberstein SD, Young WB. Efficacy and Tolerability of STOPAIN for a Migraine Attack. Front Neurol. 2015 Feb 4;6:11. doi: 10.3389/fneur.2015.00011. PMID: 25699012; PMCID: PMC4316718.
- Hindiyeh NA, Zhang N, Farrar M, Banerjee P, Lombard L, Aurora SK. The Role of Diet and Nutrition in Migraine Triggers and Treatment: A Systematic Literature Review. Headache. 2020.
- Gazerani P. Migraine and Diet. Nutrients. 2020;12(6).
- Barber M, Pace A. Exercise and Migraine Prevention: a Review of the Literature. Curr Pain Headache Rep. 2020;24(8):39.
- Song TJ, Chu MK. Exercise in Treatment of Migraine Including Chronic Migraine. Curr Pain Headache Rep. 2021;25(3):14.